Mikä on HAE?
HAE on lyhenne sanoista hereditaarinen angioödeema. Angioödeema tarkoittaa ihonalaista tai limakalvon alaista turvotusta, hereditaarinen puolestaan viittaa taudin periytyvyyteen. Kyse on erittäin harvinaisesta sairaudesta, joka oireina on erilaisia turvotuskohtauksia. HAE ei ole allerginen reaktio, vaikka sen oireet usein niin tulkitaankin.
Valtaosalla HAE-potilaista on C1-estäjäproteiinin (C1-inhibiittorin) vajaus. Tämän seurauksena bradykiniini-välittäjäaineen muodostus on lisääntynyt, mikä aiheuttaa turvotuskohtauksia. C1-estäjän vajaus syntyy mutaation seurauksena: erilaisia C1-estäjägeenin mutaatiota tunnetaan yli 400. Vajaus voi liittyä myös muuhun krooniseen sairauteen, jolloin puhutaan hankinnaisesta angioödeemasta (AAE). HAE jaetaan kolmeen eri tyyppiin:
- HAE I: C1-estäjän pitoisuus veren plasmassa on alentunut. Noin 85 % HAE-potilaista sairastaa tyyppiä I.
- HAE II: C1-estäjän pitoisuus veren plasmassa on normaali tai jopa suurentunut, mutta sen toiminta on vajavaista.
- HAE, normaali C1-estäjä (HAE III): C1-estäjägeeni ei ole viallinen. Sen sijaan tekijä XII:n toiminta voi olla häiriintynyt. Oireet alkavat yleensä vasta yli 30-vuotiaana. Sairaus esiintyy lähinnä naisilla. Tämän tyypin HAE-tauti on harvinaisin.
HAE ilmenee toistuvina ihoturvotuksina, jotka voivat aiheuttaa vatsakipukohtauksia ja pahimmillaan ylähengitysteiden tukkeutumista. Kyseessä on siis vakava sairaus, jonka hoidossa on olennaista tietää, miten toimia kohtauksen tullessa. Äkillisissä kohtauksissa ja niiden estossa suositetaan C1-estäjävalmisteen käyttöä, jota voidaan hyödyntää myös kotihoidossa. Äkillisissä HAE-kohtauksissa voi myös käyttää ikatibantti-valmistetta.
HAE diagnosoidaan verikokeella määrittämällä veren plasmasta C1-estäjän pitoisuus ja aktiivisuus (toimintakyky).
Tyypilliset oireet
HAE:n oireet alkavat usein jo lapsena. Tyypillisiä oireita ovat toistuvat iho- ja limakalvoturvotukset sekä vatsakipukohtaukset.
Ihonalaista turvotusta voi esiintyä millä ihoalueella tahansa, eniten kuitenkin raajoissa. Toisinaan oireita edeltää pistelevä tunne iholla tai punoittava rengasmainen ihottuma. Ihoturvotus on tyypillisesti epätarkkarajaista, eikä siihen liity kutinaa. Oireet kehittyvät yleensä vähitellen 24 tunnin sisällä ja ne häviävät hoitamattomina kahdesta viiteen päivään mennessä. Turvotus voi myös siirtyä paikasta toiseen ennen kohtauksen hellittämistä.
Mikäli turvotus esiintyy suolenseinämässä, ovat kramppimaiset vatsakivut, pahoinvointi, oksentelu ja ripuli tyypillisiä oireita. Kohtaukseen voi liittyä myös merkittävää nestehukkaa suolistoon. HAE:n vaarallisin oire on kurkunpään turvotus. Jopa noin 65 %:llä HAE-tautia sairastavista voi jossain vaiheessa esiintyä kurkunpään alueen oireita. Kurkunpään turvotukseen viittaavia oireita ovat:
- kipeä, kutiava nielu
- palan tunne nielussa
- nielemisvaikeus
- äänen muutokset
- äänenkäheys ja vinkuminen
Turvotus ei reagoi antihistamiineihin tai kortisoniin ja huonosti myös adrenaliiniin, joten pahimmillaan tietämättömyys turvotuksen syystä voi olla hengenvaarallinen potilaalle. Oireita voi esiintyä hyvinkin eri tiheydellä: joillakin potilailla oireet ovat viikoittaisia, toisilla niitä esiintyy vain kerran pari vuodessa. Osa HAE-tautia sairastavista kokee pysyvän turvotuksen kaltaista oiretta.
Hae sairautena
HAE (HANE) eli hereditäärinen angioödeema on perinnöllinen turvotuksia aiheuttava sairaus. Sairaus voi olla joskus hengenvaarallinen, etenkin jos se jää diagnosoimatta (Hakala M 1983, Jarva ja Meri 1999). Se ei ole allergia, vaikka oireet voivat olla hyvin samanlaisia kuin allergiassa. Allergialääkkeet eivät siihen tehoa. Tärkeää on erottaa hereditäärinen angioödeema allergiasta.
Kaikkien epämääräisiä turvotuksia saavien kohdalla olisi tutkittava, onko kyseessä hereditäärinen angioödeema. Siihen ei liity tyypillisesti urtikariaa eli nokkosihottumaa (Jarva ja Meri 1999).
Mikä on C1-estäjä?
Amerikkalaiset tutkijat osoittivat vuonna 1963, että HAE-tautia sairastavilla C1-estäjämäärä on puutteellinen. C1-estäjä on ihmisen veriplasman proteiini, joka estää useita tulehdusreaktioita verisuonissa. Nykykäsityksen mukaan HAE-taudin oireet johtuvat epätarkoituksenmukaisesta bradykiniini-välittäjäaineen muodostumisesta.
HAE-potilailla C1-estäjäproteiinin määrä on riittämätön tai sen rakenne on viallinen, jolloin sen toimintakyky on alentunut. Nämä molemmat vajaukset voidaan korjata korvaamalla puuttuva/viallinen proteiini käyttämällä ihmisen plasmasta puhdistettua C1-estäjävalmistetta. C1-estäjävalmiste on puhdistettu ihmisen veren plasmasta monivaiheisessa prosessissa. Ensimmäinen suuren mittakaavan puhdistusmenetelmä C1-estäjälle kehitettiin 1972 Alankomaitten Punaisen Ristin Keskuslaboratoriossa.
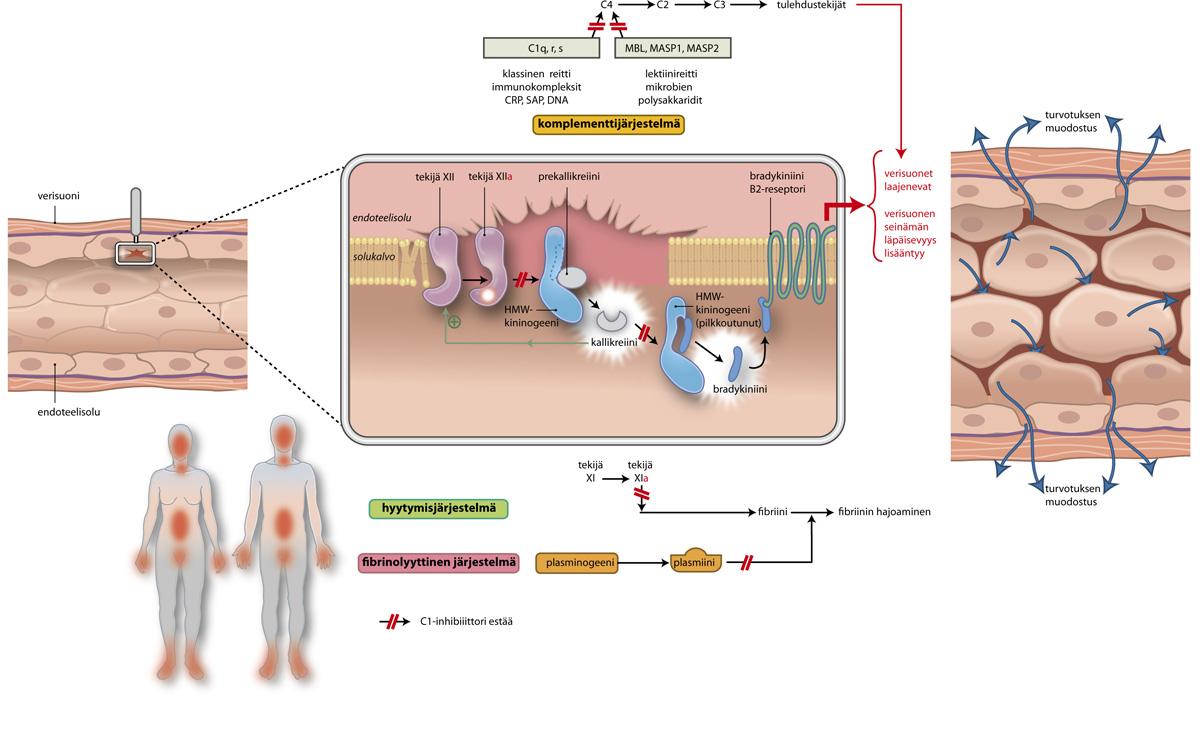
C1-inhibiittori (C1-estäjä) estää verisuonissa kolmea eri järjestelmää, jotka vaikuttavat HAE-taudissa esiintyvien turvotusten ja tulehdusmuutosten syntyyn. Näistä tärkein on verisuonia verhoavien endoteelisolujen pinnalla tapahtuva kontaktiaktivaatio (keskimmäinen kuva), mikä johtaa bradykiniinin aiheuttamaan verisuonien laajenemiseen ja läpäisevyyden lisääntymiseen ja tämän seurauksena syntyviin turvotuksiin. Komplementtijärjestelmän aktivoituminen (keskellä ylhäällä) myötävaikuttaa tulehdusmuutoksien syntymiseen. Veren hyytymisjärjestelmän ja hyytymiä hajottavan fibrinolyyttisen järjestelmän (kuvan alla) merkitys HAE-taudin oireiden synnyssä on ilmeisesti vähäisempi, mutta niiden aktivoituminen kuluttaa C1-estäjää.
Hankala historia
HAE:n aiheuttamia turvotuskohtauksia pidettiin ennen neuroottisina ja sen vuoksi puhuttiin hereditaarisesta angioneuroottisesta ödeemasta (HANE). Oireet laukeavat usein joko fyysisen tai psyykkisen stressin myötä, minkä ajateltiin tukevan taudin neuroottisuutta. Tämä väärinymmärrys saattoi johtaa jopa potilaiden turhiin mielisairaalahoitoihin, vaikka todellisuudessa kyse on geenimutaation aiheuttamista paikallisista tulehdusmuutoksista.
Vuonna 1963 taudin syyksi todettiin C1-estäjäproteiinin puute tai vajaatoiminta. Tästä huolimatta HAE-tautia sairastavien on ollut vaikea päästä yli siitä leimasta, jonka neuroottiseksi luokittelu aikanaan aiheutti. Turvotuskohtaukset saattavat muuttaa ihmisen ulkomuotoa suurestikin ja kun syytä tähän ei ennen tiedetty, saatettiin HAE-taudista kärsivää pitää luonnonoikkuna. HAE-tautia tunnetaan yhä liian vähän, joten sitä sairastavat joutuvat nykyäänkin usein tilanteisiin, joissa turvotuskohtaus aiheuttaa pelkoa ja hämmennystä. Tiedon levittäminen on olennaista, jotta tarvittaessa osataan antaa oikeaa hoitoa nopeasti.
HAE on harvinaissairaus
HAE on erittäin harvinainen sairaus: arvioidaan, että sitä sairastavia on länsimaissa noin 50 000. Suomessa tunnetaan kolmisenkymmentä HAE-sukua ja sairastavia on 100-200. Laskennallisesti voidaan arvioida, että Suomessa olisi jopa 500 potilasta.
DNA-menetelmien kehittyminen on lisännyt tietoisuutta HAE:n genetiikasta. Nykyisin tiedetään, että C1-estäjän geeni sijaitsee kromosomissa 11, joka on erityisen herkkä mutaatioille.
Erilainen HAE
HAE on perinnöllinen sairaus, jossa alttius C1-estäjän puutteelle siirtyy sukupolvesta toiseen 50 %:n todennäköisyydellä. Vaikka HAE on perinnöllinen, sen ilmiasu voi poiketa suurestikin jopa samassa perheessä sairastavien kesken, eikä C1-estäjän puute aiheuta kaikilla oireita. Lisäksi joka neljännessä HAE-tapauksessa on kyse uudesta mutaatiosta. Lähisukulaisilta voi siis puuttua tauti kokonaan tai se voi oireilla hyvin eri tavoin. HAE:ssa periytyy alttius C1-estäjän puutteelle tai vajaatoiminnalle.Se itsessään voi olla hyvinkin eritasoinen eri potilailla, vaikka geenimutaatio olisikin samanlainen. Puutteen suuruus ei myöskään välttämättä kerro kohtausten määrästä tai vakavuudesta, vaan sekin on hyvin yksilökohtaista.
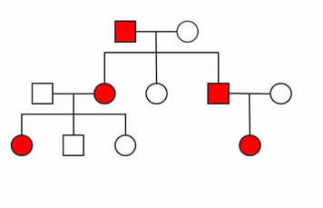
Tyypillinen HAE-taudin periytyminen.
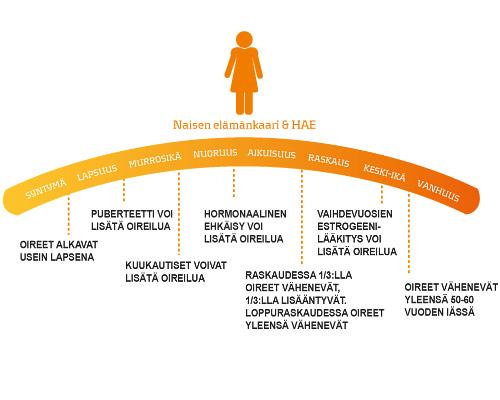
HAE:n yleisyydessä ei ole eroja miesten ja naisten välillä (pois lukien tyyppi III, joka estrogeeniyhteytensä vuoksi on lähinnä naisilla todettu sairaus). Myöskään eroja eri etnisten ryhmien kesken ei ole osoitettu. On kuitenkin havaittu, että naisilla oireilu on yleisempää. Tämän epäillään johtuvan naisten hormonitasojen vaihtelusta. Erityisesti hormonaalisen ehkäisyn ja mahdollisesti estrogeenihoidon on epäilty pahentavan oireita. Kuitenkin raskauden aikana on oireita yleensä vähemmän.
Raskauden aikainen hoito
HAE-taudilla ei ole vaikutusta raskauden kulkuun, eikä keskenmenoja esiinny normaalia enempää. Noin kolmasosalla potilaista taudin oireet pahenevat raskausaikana, mutta toisella kolmasosalla ne lievittyvät. Raskauden aikana ei tule käyttää traneksaamihappoa, danatsolia tai ikatibanttia. Vaikeat kohtaukset hoidetaan C1-estäjäkonsentraatilla. Mikäli oireet pahenevat raskauden aikana ja niitä esiintyy tiheästi, suositellaan C1-estäjäkonsentraatin antoa synnytyksen yhteydessä (1000 U). Muutoin estohoitoa ei tarvita synnytyksen yhteydessä. Konsentraatin saatavuus on kuitenkin hyvä varmistaa kohtausten varalta. Imetyksen aikana ei tule käyttää traneksaamihappoa tai danatsolia, koska ne erittyvät maitoon. Myös ikatibanttia tulee välttää. C1-estäjäkonsentraattia voidaan käyttää myös imetyksen aikana.
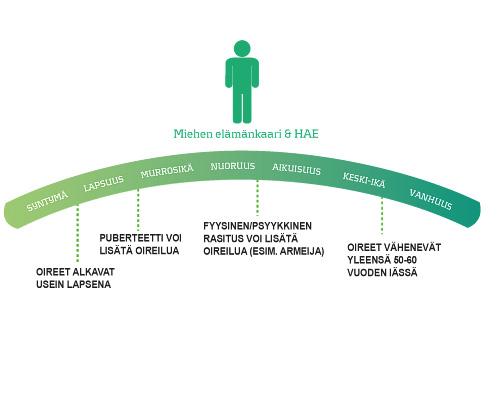
HAE eri elämänvaiheissa
Tunnista oireet
Sairaus johtuu C1-esteraasiestäjän puutoksesta (tyyppi 1),C1-esteraasiestäjän huonosta toimimisesta (tyyppi 2) tai C1-esteraasiestäjän määrä ja toiminta on normaali mutta potilaalla on tyypilliset HAE-taudin oireet (tyyppi 3). Hankinnallisessa angioödeemassa (AAE) oireet ovat samanlaiset kuin perinnöllisessä angioödeemassa.
Oireet
Tyypilliseen hereditäärisen angioödeeman taudinkuvaan liittyy ns. kolmoisoire: ihon turvotukset, vatsakipukohtaukset ja larynxödeema. Oireina ovat ihon ja limakalvojen turvotuskohtaukset maha-suolikanavassa, hengityselimissä, raajoissa, kasvoissa, kielessä, kitalaessa tai henkitorvessa. Kurkunpään turvotus esiintyy yleensä samanaikaisesti kuin kasvojen ja luomien turvotus. (Hakala ym. 1983, Jarva ja Meri 1999).
Turvotuskohtaukset kehittyvät vähitellen ja häviävät 2-5 vuorokauden aikana. Kohtaukset voivat alkaa kuitenkin hyvin nopeastikin, etenkin vatsa-alueen kohtaukset. Myös virtsarakon oireet ja migreenin tyyppinen päänsärky ovat mahdollisia. Ennen turvotusta voi olla ihon punoitusta, ei kuitenkaan urtikariaa eli nokkospaukamia.
Turvotus voi olla hengenvaarallinen, erityisesti kielen, kitalaen tai henkitorven turvotuksessa – tukehtumisvaara – tai akuutin mahan yhteydessä – kuivuminen, tajunnan menetys.
Vaikeisiin kohtauksiin liittyy lähes aina myös voimakas väsymys, huimaus, lihasheikkous, verenpaineen lasku, korkea pulssi ja alilämpö. Vaikeisiin kohtauksiin liittyy aina myös hypovoleemisen shokin vaara. Se johtuu HAE:ssa nesteen menetyksestä. Hypovolemialle on tyypillistä takykardia, matala pulssipaine, viileän nihkeä iho ja laskimoiden kokoonvetäytyminen sekä raajoissa että kaulalla. Pulssitaajuuden kohoaminen aikuisella yli 140/min, kauttaaltaan kylmänhikinen iho, rannepulssin tuntumattomuus, tiheä hengitys ja tajunnan tason aleneminen ovat myöhäisiä sokin merkkejä ja ennakoivat säätelymekanismien pettämistä.
Vatsakohtaus voi muistuttaa akuuttia mahaa, ja se voi johtaa turhiin leikkauksiinkin, esim. umpisuolen poistoon. Vatsakivun syynä on turvotus suolen limakalvolla. Vatsakivut ovat koliikkimaisia ja yleensä voimakkaita. Vatsakipuihin liittyy pahoinvointia ja oksentelua, harvoin ripuli. Vatsakohtaus voi muistuttaa sappikivikohtausta. (Hakala M, 1983). Myös oikean vatsaleikkauksen tarve voi jäädä huomaamatta, kun HAE-diagnoosi on saatu. (Gompels ym. 2005).
Turvotus on epätarkkarajaista, ei kutise eikä ole kipeä. Turvotuskohtausten esiintymistiheys ja voimakkuus vaihtelevat eri henkilöillä, ja saman perheen jäsenten oireet voivat olla eriasteisia. Myös yhden potilaan kohtausten laatu voi vaihdella iän, elämäntilanteen tai muun asian takia. Joillakin on kohtauksia viikoittain, joillakuilla vain kerran elämässään.
Kohtauksia laukaisevia tekijöitä ovat mm. kudosvauriot, kolhut, erilaiset toimenpiteet, stressi, kuukautiskierto, infektiot, tietyt lääkkeet (estrogeeni, ACE-estäjät eli sydämen vajaatoiminta- ja verenpainelääkkeet, angiotensiini II-reseptoriantagonistit).
Tyypilliset oireet
HAE:n oireet alkavat usein jo lapsena. Tyypillisiä oireita ovat toistuvat iho- ja limakalvoturvotukset sekä vatsakipukohtaukset.
Ihonalaista turvotusta voi esiintyä millä ihoalueella tahansa, eniten kuitenkin raajoissa. Toisinaan oireita edeltää pistelevä tunne iholla tai punoittava rengasmainen ihottuma. Ihoturvotus on tyypillisesti epätarkkarajaista, eikä siihen liity kutinaa. Oireet kehittyvät yleensä vähitellen 24 tunnin sisällä ja ne häviävät hoitamattomina kahdesta viiteen päivään mennessä. Turvotus voi myös siirtyä paikasta toiseen ennen kohtauksen hellittämistä.
Mikäli turvotus esiintyy suolenseinämässä, ovat kramppimaiset vatsakivut, pahoinvointi, oksentelu ja ripuli tyypillisiä oireita. Kohtaukseen voi liittyä myös merkittävää nestehukkaa suolistoon. HAE:n vaarallisin oire on kurkunpään turvotus. Jopa noin 65 %:llä HAE-tautia sairastavista voi jossain vaiheessa esiintyä kurkunpään alueen oireita. Kurkunpään turvotukseen viittaavia oireita ovat:
- kipeä, kutiava nielu
- palan tunne nielussa
- nielemisvaikeus
- äänen muutokset
- äänenkäheys ja vinkuminen
Turvotus ei reagoi antihistamiineihin tai kortisoniin ja huonosti myös adrenaliiniin, joten pahimmillaan tietämättömyys turvotuksen syystä voi olla hengenvaarallinen potilaalle. Oireita voi esiintyä hyvinkin eri tiheydellä: joillakin potilailla oireet ovat viikoittaisia, toisilla niitä esiintyy vain kerran pari vuodessa. Osa HAE-tautia sairastavista kokee pysyvän turvotuksen kaltaista oiretta.
Kohtauksiin liittyvät yleisoireet
Turvotusten lisäksi HAE-taudin kohtauksiin voi liittyä seuraavia oireita:
- Väsymys ja pahoinvointi
- Lihaskivut
- Nivelkivut
- Tunnottomuus, pistely, kutina, kiristyksen tunne, polte, kipu
- Päänsärky
- Mielialan vaihtelut
- Puhe- ja näköhäiriöt
HAE:n oireet ovat hankalia, sillä ne sopivat usein myös moneen muuhun sairauteen.
Oireiden laukaisijat
Turvotuskohtaus voi laueta vähäisen kudosvaurion tai emotionaalisen stressin aikaansaamana, mutta usein mitään osoitettavaa laukaisutekijää ei ole. Tietyt lääkkeet, kuten ACE-estäjät tai estrogeenia sisältävät valmisteet, voivat altistaa kohtauksille. Tyypilliset HAE:n laukaisevat tekijät
- Positiiviset tai negatiiviset stressitilanteet
- Virus- tai bakteeritulehdukset
- Kudosvauriot (loukkaantuminen, leikkaukset, hammastoimenpiteet, intubaatio)
- Lääkkeet (verenpainelääkkeistä ACE-estäjät ja AT1-salpaajat, estrogeenia sisältävät ehkäisyvalmisteet ja muut hormonivalmisteet)
- Hormonaaliset muutokset (puberteetti, raskaus, kuukautiset, vaihdevuodet)
- Krooniset sairaudet (autoimmuunisairaudet, krooniset tulehdukset, masennus, diabetes, allergiat)
- Ruoka (esim. viini, juusto, mausteet, sitrushedelmät)
Tyypillisesti HAE-taudissa hoidetaan oireita, laukaisevaa tekijää harvoin löydetään varmuudella. Mikäli se kyetään paikantamaan ja laukaisevaa tekijää voi välttää, auttaa tämä osin ehkäisemään kohtauksia.
Diagnosointi
Plasman (seerumin) komplementtitekijä C4 on hyvä seulontatutkimus C1-inhibiittorin puutosta epäiltäessä, sillä C4-taso on lähes aina alentunut hoitamattomassa HAE-taudissa. Plasman komplementtitekijän C3:n taso on HAEssa normaali. Taudin diagnoosi perustuu plasman C1-inhibiittorin (P-C1Inh) alentuneeseen tasoon tai sen alentuneeseen toimintakykyyn (P-C1InhBk). Plasman tai seeruminäytteen on syytä olla tuore tai tuoreena pakastettu (<4 tuntia). Tutkimukset tulisi tehdä hoitamattomille potilaille tai vähintään viikko hoidon päättymisestä, ja tutkimukset on usein syytä toistaa tuloksen varmistamiseksi. Imeväisikäisten lasten kohdalla diagnostiikka on epävarmempaa viitearvojen puutteellisuuden vuoksi. C1-inhibiittorin antigeenipitoisuus ja aktiivisuus ovat vastasyntyneillä 30−50 % aikuisten tasoa alhaisempia, mutta nousevat syntymän jälkeen aikuisten tasoa korkeammalle. Alle 1-vuotiailla lapsilla C1-inhibiittorin taso alle 30 % aikuisten viitearvoista varmistaa yleensä HAE-taudin. Normaali C1-inhibiittorin taso ei sen sijaan sulje pois tautia alle 1-vuotiailla, ja määritys tulisi toistaa, kun lapsi on yli vuoden ikäinen.
HAE:n diagnostiikka
HAE:n diagnosointi on haasteellinen tehtävä, ja oireiden alkamisesta diagnoosiin kestää usein kauan. Ihonalaisia ja limakalvoturvotuksia aiheuttavat HAE-tautia paljon yleisemmin muut syyt, erityisesti nokkosrokkoon liittyvä angioödeema, minkä vuoksi HAE:n mahdollisuutta ei aina tiedosteta. Vatsakipukohtaukset muistutavat umpilisäkkeen tulehdusta ja muita akuutteja vatsasairauksia ja voivat johtaa tähystyksiin ja leikkauksiin. Jos suvussa on jo aiemmin todettu HAE-tautia, diagnoosi voidaan tehdä yleensä nopeammin. HAE voidaan todeta verikokeesta. Veren plasmasta tutkitaan useita tekijöitä diagnoosin varmistamiseksi (HAE-tutkimuspaketti). Alle 1-vuotiaiden lasten kohdalla tulos ei ole välttämättä luotettava, joten testi tulisi uusia myöhemmin. Tutkimuksia on kuitenkin syytä tehdä iästä riippumatta, mikäli epäillään HAE-tautia. HAE-tautia on syytä epäillä, mikäli:
- Suvussa on todettu tautia tai esiintyy samankaltaisia oireita
- Turvotukset ihon alla toistuvat (esim. raajat, genitaalialue, kasvot, vartalo)
- Toistuvat turvotukset ja kivut vatsan alueella, pahoinvointi, oksentelu, ripuli
- Huono hoitovaste kortikosteroideihin, antihistamiineihin ja adrenaliiniin
Oireiden vaihtelu
Kohtauksien esiintymistiheys ja vaikeusaste vaihtelevat potilaittain ja samallakin potilaalla merkittävästi. Toisilla kohtauksia saattaa olla viikoittain, toisilla vain kerran kaksi vuodessa ja joillakin C1-estäjän vajaus ei aiheuta yhtään kohtausta. Kohtausten tiheys muuttuu tyypillisesti myös iän mukana ja usein helpottuu vanhemmalla iällä.
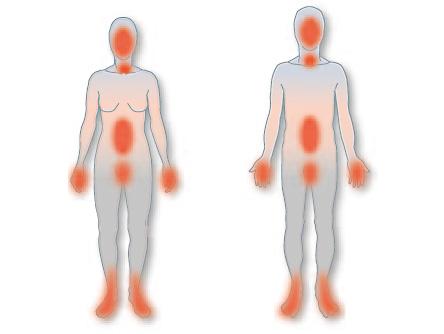
- Ihoalueiden turvotus (kasvot, raajat) – n. 80 % potilaista
- Mahan ja suoliston toimintaan liittyvät kohtaukset (vatsakivut, pahoinvointi, ripuli) – n. 70 % potilaista
- Kurkunpään turvotus – n. 65 % potilaista
- Genitaalialueiden turvotus – n. 45 % potilaista
- Päänsärky, puhevaikeudet, tuntohäiröt – n. 5 % potilaista
Tyypillisimmät kohtausalueet
Vaikeat kohtaukset
HAE-kohtaukset vaativat välitöntä hoitoa, mikäli turvotukset kohdistuvat pään ja kaulan alueelle, aiheuttavat kovia vatsakipuja tai vaikeuttavat potilaan selviämistä arjessa. Turvotuksen ulottuminen kurkunpäähän, mikä ilmenee äänen muutoksena tai hengitys- tai nielemisvaikeutena, edellyttää erityisen kiireellistä hoitoa.
HAE-kohtausta saatetaan virheellisesti pitää allergisena kohtauksena (ihoalueiden turvotus, kurkunpään turvotus) tai umpilisäkkeen tulehduksena (vatsakipu). Limakalvoille kohdistuva turvotuskohtaus voi olla vaikea paikallistaa, koska se ei välttämättä näy lainkaan ja saattaa ilmetä esim. vatsakipuina tai virtsaamisvaikeutena. Siksi on tärkeää tuoda esille HAE-taudin mahdollisuus, mikäli kohtauksia on esiintynyt aiemmin tai HAE-tautia esiintyy suvussa.
HAE ei ole allerginen kohtaus. Antihistamiinit ja kortisoni eivät auta turvotuksiin. Pitkään Suomessakin käytetty tehokas hoito on C1-estäjävalmisteen antaminen suonensisäisenä pistoksena. Kokemus on osoittanut, että kun hoito aloitetaan heti oireiden ilmaannuttua, oireet jäävät lievemmiksi ja häviävät nopeammin. Myös ihon alle annettavaaa ikatibantti-valmistetta voidaan käyttää.
HAE:n oireet kestävät tyypillisesti kahdesta viiteen vuorokauteen ilman hoitoa. Turvotusoireet estävät normaalin arjen sujumisen sekä aiheuttavat työkyvyttömyttä. Mikäli turvotus kohdistuu kurkunpäähän, saattaa hoidon viivyttely olla hengenvaarallista.
Kohtaukset aiheutuvat C1-estäjäproteiinin vajauksesta (puutoksesta tai vajaatoiminnasta). Pienetkin kudosvauriot voivat aiheuttaa kallikreiini-kiniini- ja komplementtijärjestelmien aktivoitumisen. Tärkeimpänä syynä pidetään bradykiniinin liiallista muodostumista. Potilaan liian alhainen C1-estäjäproteiinin määrä ei pysty hillitsemään bradykiniinin tuotantoa vaan sitä pääsee vapautumaan liikaa. Tästä on puolestaan seurauksena turvotuksen muodostus.
Hoito
Yleishoito
HAEn hoidossa on keskeistä kohtauksia aiheuttavien tekijöiden ennaltaehkäisy. Tulehtuneet hampaat ja muut infektiopesäkkeet tulisi etsiä ja hoitaa. Raskaudenehkäisyssä ja muussa hormonihoidossa tulee välttää estrogeeneja. ACE-estäjiä tulee välttää niiden bradykiniinin hajoamista estävän vaikutuksen vuoksi. Myös angiotensiinireseptorin (AT2) salpaajia tulee käyttää varoen.
Lääkehoito
Taudin hoitoon käytetään antifibrin olyyttisiä lääkkeitä, anabolisia steroideja sekä korvaushoitoa C1-inhibiittorikonsentraatilla. Uusin valmiste kohtausten hoitoon on ikatibantti.
Traneksaamihapon tehon oletetaan perustuvan fibrinolyysin estoon ja C1-inhibiittorin kulutuksen vähenemiseen. Traneksaaminhappo vähentää osalla potilaista kohtausten esiintymistä ja vaikeusastetta, mutta sen teho on heikompi kuin muiden lääkkeiden. Traneksaamihapon tärkein vasta-aihe on tromboositaipumus. Noin kolmasosalla potilaista esiintyy suuremmilla annoksilla pahoinvointia ja ripulia.
Anaboliset steroidit lisäävät C1-inhibiittorin tuotantoa maksassa. Suomessa on saatavana erityislupavalmisteena danatsolia, mikä on heikennetty androgeeni. Danatsolin anto on aloitettava useita päiviä ennen ennakoitua laukaisevaa tekijää, eikä se sovellu kohtausten hoitoon.
Danatsolilla on useita annoksesta riippuvia haittavaikutuksia, yleisimpinä depressio, päänsärky, pahoinvointi, painonnousu, hypertensio, virilisaatio sekä kuukautiskierron ja maksantoiminnan häiriöt. Kasvun hidastuminen on tärkein vasta-aihe lapsilla. Danatsoli on myös vasta-aiheinen raskauden aikana, maksan, munuaisen ja sydämen vajaatoiminnassa ja tromboositaipumuksessa. Maksakasvaimien riskin katsotaan kasvavan yli 10 vuotta jatkuvan käytön jälkeen.
C1-inhibiittorikonsentraatit valmistetaan verenluovuttajien plasmasta, ja ne sisältävät puhdistettua ihmisen C1-inhibiittoria konsentroidussa muodossa. Konsentraattia annetaan laskimonsisäisenä pistoksena korvaamaan alentunutta C1-inhibiittorin tasoa.
Korvaushoidon teho on osoitettu satunnaistetuissa kontrolloiduissa kliinisissä tutkimuksissa, ja konsentraatin anto nopeuttaa merkittävästi oireiden helpottumista ja vaikeusastetta. Konsentraatit ovat osoittautuneet hyvin siedetyiksi, eikä niiden käyttöön ole liittynyt merkittäviä haittavaikutuksia.
Anafylaktisen reaktion mahdollisuus tulee huomioida erityisesti hoidon alkuvaiheessa. Valmistuksessa käytettävä plasma tutkitaan mahdollisten veriperäisten virusten suhteen, ja valmisteet käsitellään viruksia tuhoavilla ja poistavilla menetelmillä. Ikatibantti estää bradykiniinin sitoutumista reseptoriinsa.
Saatavilla on myös alfakonestaatti, joka on C1 –esteraasi- inhibiittorin kopio, joka toimii samalla tavalla kuin ihmisen proteiini. Alfakonestaattia tuotetaan yhdistelmä-DNA tekniikan avulla siirtogeenisten kanien maidosta: Kaneille on siirretty geeniä, jonka avulla ne kykenevät tuottamaan maidossaan ihmisen proteiinia. Alfakonestaatin yleisin sivuvaikutus (useammalla kuin 1-10 potilaalla sadasta) on päänsärky. Alfakonestaattia ei saa antaa potilaille, joilla tiedetään tai epäillään olevan kaniallergia. Ennen hoidon aloittamista potilaista on testattava kanin allergeenien aikaansaama IgE-vasta-aineiden esiintyminen ja testituloksen on oltava negatiivinen.
Ikatibantti annetaan hitaana pistoksena ihon alle. Ikatibantti vähensi lumelääkettä ja traneksaamihappoa tehokkaammin kohtausten vaikeusastetta ja kestoa kontrolloidussa kliinisessä tutkimuksessa.
Varovaisuutta on noudatettava hoidettaessa sepelvaltimotauti- ja aivohalvauspotilaita. Raskauden aikaisesta käytöstä tai lapsipotilaiden hoidosta ei ole kokemuksia. Ikatibanttia ei ole tarkoitettu potilaan itse annettavaksi, vaan se on tarkoitettu kohtauksen hoitoon terveydenhoidon ammattilaisen antamana.
Lääkekortin mukana pitäminen edistää asianmukaisen hoidon toteutumista. Tutustu sivuilla: https://laakekortti.fi/
Yksilöllistä hoitoa
HAE-tautia voidaan hoitaa ennaltaehkäisevästi. Hoitoa tarvitaan esimerkiksi ennen kirurgisia ja hammastoimenpiteitä. Tiheästi oireileville potilaille voidaan antaa jatkuvaa ennaltaehkäisevää hoitoa. Joissakin maissa estolääkitystä on suositeltu kaikille HAE-potilaille, koska henkeä uhkaava kurkunpään turvotuskohtaus voi kehittyä milloin vain. Ennaltaehkäisevässä lääkehoidossa voidaan käyttää eri lääkkeitä kuten C1-estäjää, danatsolia (anabolinen steroidi) tai traneksaamihappoa (fibinolyysin estäjä). Lääkevalinta riippuu kohtausten vaikeusasteesta ja toistumistiheydestä. Osa saa riittävän estovaikutuksen traneksaamihaposta, mutta sitä ei pidetä yhtä tehokkaana kuin danatsolia tai C1-estäjää. Danatsolia ei haittavaikutusten takia aina voida käyttää. Jos muiden lääkeaineiden teho ei ole riittävä, niin voidaan käyttää C1-estäjää säännöllisesti ennaltaehkäisemään kohtauksia.
Vaikka kohtaukset menevät itsestään ohi 24-72 tunnissa, tulisi ensiavussa kyetä silti antamaan kohtaushoitoa, sillä kohtaukset voivat olla erittäin kivuliaita ja pahimmillaan henkeä uhkaavia (kurkunpään turvotus). C1-estäjävalmisteen vaikutus alkaa auttaa noin 30 minuutin sisällä. Erityisesti niillä alueilla, joilla tiedetään olevan HAE-tautia sairastavia, tulisi päivystyspisteissä pitää C1-estäjävalmistetta tai ikatibantti-valmistetta hätätapausten varalle. Mikäli näitä ei ole saatavissa, voidaan antaa jääplasmaa.
Kuka hoitaa?
HAE potilaat ovat paikkakunnasta riippuen ihotautilääkärin tai sisätautilääkärin seurannassa. Kohtaushoitoa antaa ensiapuosastojen hoitohenkilökunta. Osastoilla ja poliklinikoilla hoitavana lääkärinä on usein sisätautilääkäri. Myös hammaslääkäreiden ( ja korvalääkäreiden/anestesia) tulisi hallita HAE:n kohtaushoito, sillä kohtauksen voi laukaista suuhun ja hampaisiin kohdistuvat hoitotoimet.
HAE saattaa ilmetä eri potilailla hyvinkin eri tavoin. Tämä tuo hoidolle suuria haasteita, sillä kukin potilas tarvitsee oman, räätälöidyn hoitosuunnitelmansa. Tämä saattaa olla ristiriidassa sairaaloiden ja terveyskeskusten hoitomahdollisuuksien kanssa. HAE-potilaalla on hyvä olla mukanaan häntä hoitaneen lääkärin kirjoittama ohjeistus, jota hoitohenkilöstön tulisi noudattaa.
HAE:n kohdalla voidaan korostaa tautia sairastavan henkilön kuulemisen tärkeyttä. Tautiin aiemmin liitetty neuroottisuuden epäily voi edelleen estää hoitohenkilökuntaa ottamasta potilasta vakavasti. Tieto lisää onnistuneen hoidon kokemuksia niin hoitohenkilökunnan kuin potilaankin kannalta.
Hoidon avuksi
Lääkehoidon lisäksi HAE-tautia sairastavaa auttaa tieto! Oikea diagnoosi saattaa olla jopa elintärkeä, kun kyseessä on kurkunpään turvotuskohtaus. Potilaan elämää helpottaa suuresti, kun hän tietää, mistä omassa taudissa on kyse. Laukaisevien tekijöiden eliminoiminen sekä mahdollisen muun perustaudin hyvä hoito voivat vähentää merkittävästi kohtausten tiheyttä sekä vakavuutta.
Estolääkitys on tärkeä pyrittäessä välttämään kohtauksien alkamista. Perheen ja ystävien tuella on myös suunnaton merkitys HAE:ta sairastavalle.
Kotihoitoa C1-estäjävalmisteella on toteutettu useissa maissa jo vuosien ajan. Kotihoidossa potilas tai hänen avustajansa on perehdytetty antamaan C1-estäjävalmistetta suonensisäisenä pistoksena. Kun hoito aloitetaan heti oireiden ilmaannuttua, oireet jäävät lievemmiksi ja häviävät nopeammin. Kohtaushoidossa voidaan kotona antaa myös ihon alle injektiona annettavaa ikatibanttia.
Ennaltaehkäisevä lääkehoito
Eri ihmisillä eri tekijät laukaisevat kohtauksen, joten olisi tärkeää löytää omat kohtauksen laukaisevat tekijät ja välttää niitä. Infektioita, stressiä, erilaisia vammoja ja liiallista hetkittäistä fyysistä rasitusta tulisi välttää. Hyttysen ja muiden hyönteisten pistot saattavat laukaista kohtauksen. Tulehduspesäkkeiden huolellinen etsiminen ja hoito on tärkeää, esimerkiksi säännölliset hammastarkastukset ovat tarpeen. Myös helikobakteeri voi olla riskitekijä HAE-potilaalle.
ACE-estäjien ja angiotensiini II-reseptoriantagonistien ja estrogeenin käyttöä tulisi varoa. Ainoastaan progesteronihormonia sisältävät ehkäisylääkkeet ovat turvallisia, ja progesteronilla saattaa olla jopa suojaava vaikutus. Kohdunsisäisten ehkäisykierukoiden turvallisuudesta ei ole tietoa. Ennaltaehkäisevänä lääkehoitona käytetään traneksaamihappoa ja anabolisia steroideja, vaikuttavina aineina danatsoli tai stanatsoli. Vaikeissa tapauksissa estohoitoon voidaan käyttää C1-inhibiittorikonsentraatti-infuusiota 500-1000U 1-2 kertaa viikossa (Jarva ja Meri 2011).
Akuutin kohtauksen hoito
Akuutissa tilanteessa hoito riippuu kohtauksen voimakkuudesta. Raajojen turvotukset eivät välttämättä tarvitse hoitoa, mutta neliraajaturvotuksetkin ovat mahdollisia, jolloin potilas ei pysty kävelemään.
Voimakasoireinen kohtaus vaatii aina hoitoa, jolloin ensisijainen hoito on C1-inhibiittoria 500-2000 yksikköä (Jarva ja Meri, 2011). Vakava kohtaus vaatii myös aina suonensisäistä nesteytystä. Vatsaturvotuksiin tarvitaan myös kipulääkkeitä. Jääplasma voi pahentaa akuuttia kohtausta ja tulevia kohtauksia, joten sen käyttöä ei suositella.
Antihistamiineista, kortisonista ja adrenaliinista ei ole apua kohtausten hoidossa tai kohtausten estossa (Hakala M, 1983, Jarva ja Meri, 2011). C1-inhibiittori on puhdistettua plasman C1-estäjää, joka on käsitelty siten, että tuotteen kautta ei voi tarttua mikrobeja. C1-inhibiittoritiiviste auttaa yleensä nopeimmin kymmenessä minuutissa ja viimeistään neljän tunnin kuluessa. Jos C1-inhibiittorikonsentraatti ei helpota oireita kahden tunnin kuluessa, tulisi antaa lisäannos C1-inhibiittorikonsentraattia ja harkita lisädiagnoosia (esimerkiksi umpisuolen tulehdus).
Saatavilla on myös alfakonestaatti, joka on C1 –esteraasi-inhibiittorin kopio, joka toimii samalla tavalla kuin ihmisen proteiini. Alfakonestaattia tuotetaan yhdistelmä-DNA tekniikan avulla siirtogeenisten kanien maidosta: Kaneille on siirretty geeniä, jonka avulla ne kykenevät tuottamaan maidossaan ihmisen proteiinia. Tehdyissä kliinisissä tutkimuksissa useimmilla potilailla hoito onnistui 50 yksikköä/kg, ja lisäannoksen tarvitsi vain noin 10 prosenttia potilaista. Alfakonestaatin yleisin sivuvaikutus (useammalla kuin 1-10 potilaalla sadasta) on päänsärky. Alfakonestaattia ei saa antaa potilaille, joilla tiedetään tai epäillään olevan kaniallergia. Ennen hoidon aloittamista potilaista on testattava kanin allergeenien aikaansaama IgE-vasta-aineiden esiintyminen ja testituloksen on oltava negatiivinen. (EMA/680317/2010, valmisteyhteenveto).
Ikatibantti (30 mg ihon alle) on bradykiniini 2 –reseptorin antagonisti, joka on tehokkaampi kuin traneksaamihappo (Jarva ja Meri 2011).
Lievemmissä kohtauksissa annetaan traneksaamihappoa suoneen. Estolääkityksen annostuksen suurentaminen voi myös auttaa. On tärkeää, että hoitoon hakeudutaan ajoissa, koska kohtaus voi pahentua nopeasti.
On tärkeää, että potilaat ovat tietoisia sairaudestaan, sillä vaikea turvotuskohtaus voi iskeä missä ja milloin vain. On tärkeää, että potilailla olisi aina mukanaan kirjalliset hoito-ohjeet (Jarva ja Meri, 2011)
Markku Savolainen, professori, OYS
Elina Alatalo, ihotautien ylilääkäri, Etelä-Karjalan keskussairaala. Iholiiton HAE-kurssi Lappeenrannassa 5.-6.10.2007
Hoito kotona
HAE-tautia sairastavien itse toteuttama kohtausten hoito C1-inhibiittori- konsentraatilla tekee nopean hoidon heti oireiden puhjettua. Kotihoito edellyttää sitä, että potilas ja mahdollinen avustaja saavat koulutuksen suonensisäisen pistoksen antamiseen.
Hyvin toteutettu kotihoito on nopea, käytännöllinen ja turvallinen menetelmä akuuttien kohtausten hoidossa. Kotihoito tekee myös mahdolliseksi siirtyä jatkuvaan estohoitoon.
On huomattava, että vaikka potilas tai avustava henkilö ei opettelisikaan laskimonsisäisen pistoksen antamista, konsentraatin säilyttäminen kotona auttaa varautumaan vaikeiden kohtausten hoitoon silloin, kun sairaalan päivystyspoliklinikalle on pitkä matka. Suonensisäinen pistos voidaan tällöin antaa lähimmässä terveydenhuollon yksikössä, ja vaatii järjestelystä sopimista etukäteen. Asia on aivan uusi suomalaisille hoito-organisaatioille, ja nykyiset HAE-potilaat sekä Suomen HAE-yhdistys joutuu tekemään tässä uranuurtavaa työtä turvallisten ja käytännöllisten menettelyjen luomiseksi paremman ja tehokkaan HAE-hoidon hyväksi.
Tietoa yhdistyksestä
Yhdistys aloitti toimintansa 26.4. 2008 Helsingissä pidetyllä kansainvälisellä HAE-taudin – hereditaarisen angioödeeman – hoitoa ja luonnetta käsitelleellä seminaarilla ja yhdistyksen perustamiskokouksella. Virallisen yhdistyksen aseman se sai 15.12.2010, kun säännöt merkittiin lopullisesti yhdistysrekisteriin. Lokakuussa 2007 oli järjestetty yhteistyössä Iholiiton kanssa nettiyhteyksien pohjalta ensimmäinen valtakunnallinen HAE-tautia sairastavien ja heidän läheistensä seminaari Lappeenrannassa.
Yhdistyksen toiminnan on ollut työssä HAE-taudin tunnetuksi tekemisessä varsinkin suomalaisen lääkärikunnan parissa, kansainvälisten asiantuntija- ja vertaisjärjestöyhteyksien vahvistamisessa, taloudellisten toimintamahdollisuuksien luomisessa, asianmukaisten diagnoosien saamiseksi sitä oireileville ihmisille, ennaltaehkäisevän ja kohtaukset lopettavan kotihoidon käytäntöjen kehittämisessä ja muussa työssä asianmukaisen HAE-taudin hoidon saattamisessa potijoiden tarpeita vastaavalle tolalle sekä seminaarien ja tapahtumien järjestämisessä jäsenten hoitotilanteen tukemiseksi ja vertaistuen ja jäsenten keskinäisten yhteyksien vahvistamiseksi. Yhdistys on saanut arvokasta apua Iholiitolta sekä kolmelta lääkealan yritykseltä, mikä on mahdollistanut toiminnan harjoittamisen riittävän laajana ja taannut korkeatasoisen asiantuntemuksen hankkimisen varsinkin lääketieteellisiin esitelmiin ja esityksiin. Yhdistyksen jäsenmäärä oli vuoden 2011 alussa 67 varsinaista jäsentä ja 1 kannatusjäsen.
Edunvalvonta
Lääkkeiden hintalautakunta hyväksyi yhdistyksen toiminnan tuloksena ja yksityisen jäsenen anomuksen perusteella C1-esteraasin estäjän rajoitetusti peruskorvattavaksi lääkkeeksi – ensimmäisen kerran syksyllä 2008, toisen kerran keväällä 2010. Voit lääkärin B-lausunnolla saada lääkkeen estohoidoksi ja noutaa sen apteekista. Lisää tietoa ajankohtaista-sivulla.
Olemme Allergia- Iho- ja Astmaliiton sekä HAEi (HAE International) jäsenyhdistys.
Keskeiset, yhdistyksen työtä vaativat HAE-tautia potevien edut
- Oikean diagnoosin saaminen, asiantuntevan ja pysyvän, seurantaan paneutuvan hoitavan lääkärin turvaaminen potijoille – HAE-taudin hoitomyönteisyyden vahvistaminen suomalaisen hoitoväen ammattilaisten parissa,
- asiantuntevan hoidon saaminen kohtauksiin ennen muuta sairaaloiden ensiapu- ja sisätautiosastoille,
- ehkäisevän kotihoidon mahdollisuuksien turvaaminen sitä tarvitseville,
- asiallisen ja kunnioittavan suhtautumisen turvaaminen hoitoväen keskuudessa HAE-taudin potijoiden ja heidän läheistensä kokemustiedolle,
- HAE-tautia koskevan yleisen tietoisuuden parantaminen suomalaisten parissa mm. tarkoituksenmukaisen ensiavun turvaamiseksi kohtauksen saajille
- Tutkimuksen, diagnoosin ja hoidon saanti riippuu tällä hetkellä liikaa potilaan asuinpaikkakunnasta ja keskussairaalapiiristä sekä yleensä sattumasta. Yhdistyksellä on ollut paljon tehtävää oikeudenmukaisen ja yhdenmukaisen kohtelun takaamiseksi jäsenkunnalle.
Kansainvälinen toiminta
Yhdistys on alusta lähtien pitänyt yhteyttä kansainvälisiin HAE-taudin vertaisorganisaatioihin – HAEInternationaliin ja Tanskan sekä Saksan potilashdistyksiin. Yhdistyksen hallituksen jäsenet ovat osallistuneet asiantuntijoille tarkoitettuihin seminaareihin ja yhdistyksen jäsenet ovat osallistuneet potilaille ja läheisille tarkoitettuihin kokouksiin. Kansainvälisiin kokouksiin osallistuu asiantuntijoita ja potilaita pääasiassa Euroopasta ja Pohjois-Amerikasta ja niissä on mahdollista saada tietoa HAE-tautia käsittelevistä uusista tutkimuksista ja Fabryn taudin hoidon järjestelyistä eri maissa.
Yhdistyksen säännöt
SUOMEN HAE –YHDISTYS ry – FINLANDS HAE-FÖRENING rf
1 § YHDISTYKSEN NIMI JA KOTIPAIKKA
Yhdistyksen nimi on Suomen HAE -yhdistys ry, ruotsiksi Finlands HAE -förening rf. Yhdistyksen kotipaikka on Helsinki ja sen toimialueena on koko maa.
2 § YHDISTYKSEN TARKOITUS JA TOIMINTA
Yhdistyksen ensisijaisena tarkoituksena on edistää tiedon saantia hereditäärisestä angioödeemasta (HAE/HANE) HAE- potilaille, potilaiden läheisille, lääkäreille ja sairaaloille ja siten kehittää ja parantaa HAE-potilaiden yhtenäistä hoitoa sekä poistaa mahdollisia ennakkoluuloja ja kielteisiä asenteita.
Yhdistyksen tarkoituksena on myös edistää yhteyksien luomista niiden henkilöiden välille, joilla on hereditäärinen angioödeema. Myös hereditääristä angiödeemaa sairastavien vanhempia, puolisoita, lapsia sekä muita perheenjäseniä (esimerkiksi sisarukset ja isovanhemmat) pyritään tukemaan.
Yhdistys pyrkii luomaan ja edistämään suhteitten luomista maailman muihin vastaaviin yhdistyksiin sekä etenkin HAE Internationaliin, joka on maailmanlaajuinen hereditääristä angioödeemaa sairastavien yhdistys. Yhdistys on HAE Internationalin (HAEi) jäsenyhdistys.
Tarkoituksensa toteuttamiseksi yhdistys järjestää kokouksia, tapaamisia, neuvonta- ja keskustelutilaisuuksia, sopeutumisvalmennuskursseja ja virkistymistilaisuuksia. Lisäksi yhdistys toimittaa tietoa hereditääriseen angioödeemaan liittyvistä asioista (Internet -sivut) ja harjoittaa julkaisutoimintaa. Toimintaan kuuluu myös yhteydenpito eri viranomaisten ja lääkäriryhmien, sekä muiden vastaavien järjestöjen kanssa.
3 § YHDISTYKSEEN LIITTYMINEN JA JÄSENET
Yhdistyksen hallitus hyväksyy yhdistyksen varsinaiset jäsenet ja kannatusjäsenet hakemuksen perusteella. Yhdistyksen varsinaisiksi jäseniksi hyväksytään kaikki henkilöt, joilla on hereditäärinen angioödeema, ja ne, joiden oireet ovat hereditääriseen angioödeemaan sopivia. Yhdessä hereditääristä angioödeemaa sairastavan kanssa varsinaisiksi jäseniksi hyväksytään avo- tai aviopuoliso, vanhemmat, isovanhemmat, lailliset huoltajat ja jäsenen lapset. Jäsenten tulee hyväksyä yhdistyksen tarkoitus. Jokaisella 15 vuotta täyttäneellä yhdistyksen varsinaisella jäsenellä on puhe-, läsnäolo- ja äänioikeus (yksi ääni) yhdistyksen kokouksissa. Varsinainen jäsen maksaa varsinaisen jäsenen vuosittaisen jäsenmaksun.
Kannatusjäseniksi hyväksytään yksityiset henkilöt ja oikeuskelpoiset yhteisöt, jotka haluavat tukea ja edistää yhdistyksen toimintaa. Kannatusjäsenillä ei ole päätösvaltaa yhdistyksen kokouksissa (ei äänioikeutta), mutta heillä on läsnäolo- ja puheoikeus. Kannatusjäsen maksaa vuosittain kannatusjäsenmaksun.
Yhdistyksen kokous voi myöntää kunniajäsenyyden henkilölle, joka on huomattavasti edistänyt yhdistyksen tarkoitusta. Kunniajäsenellä on äänioikeus (yksi ääni), mutta hänet vapautetaan vuosittaisesta jäsenmaksusta.
4 § YHDISTYKSESTÄ EROAMINEN JA EROTTAMINEN
Yhdistyksestä erotaan ilmoittamalla siitä kirjallisesti hallitukselle tai sen puheenjohtajalle taikka ilmoittamalla erosta yhdistyksen kokouksessa pöytäkirjaan merkittäväksi.
Jäsenen erottamisesta päättää hallitus. Hallitus voi erottaa jäsenen, mikäli
- hän ei enää täytä näissä säännöissä määrättyjä sääntöjen ehtoja, tai
- jos hän on aiheuttanut toiminnallaan yhdistyksessä tai sen ulkopuolella yhdistykselle suurta vahinkoa tai ei ole toiminut yhdistyksen tarkoituksen mukaisesti
Mikäli jäsen ei ole maksanut jäsenmaksuaan kahteen vuoteen eräpäivästä lukien, hänen katsotaan eronneen yhdistyksestä.
Yhdistyksestä erotettu voi valittaa kirjallisesti yhdistyksen kokoukselle, paitsi milloin kyseessä on jäsenmaksun maksamatta jättäminen. Kirjallinen valitus on toimitettava hallitukselle viimeistään 30 päivän päästä siitä, kun erotettu on saanut tiedon erottamisestaan. Kun valitus tulee käsiteltäväksi yhdistyksen kokouksessa, siitä on mainittava kokouskutsussa.
5 § HALLITUS
Hallitukseen kuuluvat vuosikokouksessa yhdeksi vuodeksi vuosikokouksesta valittu puheenjohtaja sekä kahdeksi vuodeksi valitut 4 – 6 jäsentä ja kaksi varajäsentä. Varajäsenet kutsutaan jokaiseen hallituksen kokoukseen. Hallituksen varsinaisista ja varajäsenistä puolet on erovuorossa vuosittain. Jos hallituksen jäsen eroaa tai erotetaan, varajäsen nousee eronneen tilalle varsinaiseksi jäseneksi. Hallituksen jäsenen on oltava yhdistyksen jäsen.
Hallitus valitsee keskuudestaan varapuheenjohtajan ja sihteerin. Hallitus on päätösvaltainen, kun vähintään puolet sen jäsenistä, heidän joukossaan puheenjohtaja tai varapuheenjohtaja, on paikalla.
Hallituksen päätökseksi tulee asiakysymyksissä mielipide, jota kannattaa yli puolet hallituksen jäsenistä. Vaaleissa tulevat valituiksi eniten ääniä saaneet. Äänten mennessä tasan ratkaisee asiakysymyksissä puheenjohtajan mielipide ja vaaleissa arpa.
Hallitus kokoontuu puheenjohtajan tai hänen estyneenä ollessaan varapuheenjohtajan kutsusta. Puheenjohtajan on kutsuttava kokous koolle, mikäli vähintään puolet hallituksen jäsenistä sitä kirjallisesti vaatii.
6 § HALLITUKSEN TEHTÄVÄT
Hallituksen tehtävänä on johtaa yhdistyksen toimintaa yhdistyksen toiminta-ajatuksen mukaisesti ja
- Toimia huolellisesti yhdistyksen tarkoituksen toteuttamiseksi.
- Toteuttaa yhdistyksen kokousten päätökset.
- Hoitaa yhdistyksen taloutta ja omaisuutta sekä päättää yhdistyksen rahavarojen käytöstä huomioiden yhdistyksen säännöt sekä yhdistysten kokousten ohjeet ja päätökset.
- Vahvistaa kalenterivuosittain tilinpäätös ja laatia toimintakertomus sekä jättää ne tilintarkastajille viimeistään kuukautta ennen vuosikokousta.
- Laatia vuosikokoukselle toimintasuunnitelma ja talousarvio.
- Kutsua koolle yhdistyksen vuosikokous ja ylimääräiset kokoukset, valmistella ja antaa lausunnot niissä esitettävistä asioista.
- Hyväksyy ja erottaa yhdistyksen jäsenet yhdistyksen sääntöjen mukaisesti ja lisäksi pitää yhdistyksen jäsenluetteloa, jossa käy ilmi jäsenen tiedot yhdistyslain määräämällä tavalla.
- Valvoa ja tarkastaa, että yhdistyksen kokousten sekä hallituksen valitsemat toimihenkilöt hoitavat tehtävänsä huolella ja tekevät niistä tarvittavat selvitykset hallitukselle.
- Edustaa yhdistystä.
7 § YHDISTYKSEN NIMEN KIRJOITTAMINEN
Hallitus määrittää kuluvan kauden nimenkirjoitus oikeudet.
8 § TILIT JA TOIMINNANTARKASTUS
Yhdistyksen tilikausi on kalenterivuosi. Tilinpäätös asiakirjoineen on annettava toiminnantarkastajille riittävissä ajoin ennen yhdistyksen vuosikokousta. Yhdistyksen toimiinantarkastajien ja varatoiminnantarkastajien toimikausi on vuosikokousten välinen aika.
9 § YHDISTYKSEN KOKOUSTEN KOOLLE KUTSUMINEN
Yhdistyksen kokoukset kutsuu koolle hallitus. Kokouskutsu on toimitettava viimeistään kaksi viikkoa ennen kokousta lähettämällä kutsu kirjallisena postitse kullekin jäsenelle. Kokouskutsu laitetaan myös yhdistyksen kotisivuille tiedoksi.
10 § YHDISTYKSEN KOKOUKSET
Kerran vuodessa järjestetään yhdistyksen varsinainen kokous, joka on pidettävä kesäkuun loppuun mennessä. Yhdistyksen vuosikokouksessa käsitellään 11§:n mukaiset asiat. Ylimääräinen kokous pidetään, kun yhdistyksen kokous niin päättää tai hallitus katsoo siihen olevan aihetta tai kun vähintään kymmenesosa (1/10) yhdistyksen äänioikeutetuista jäsenistä sitä hallitukselta ilmoittamaansa asiaa varten kirjallisesti pyytää. Tällöin kokous on kutsuttava koolle kolmen viikon kuluessa pyynnön esittämisestä. Jokaisella äänioikeutetulla jäsenellä on yhdistyksen kokouksessa yksi ääni. Äänten mennessä tasan ratkaisee henkilövalinnoissa arpa ja asiakysymyksissä puheenjohtajan mielipide.
11 § VUOSIKOKOUS
Yhdistyksen varsinaisessa kokouksessa käsitellään seuraavat asiat:
- Kokous avataan
- Valitaan kokouksen puheenjohtaja, sihteeri, kaksi pöytäkirjantarkastajaa ja kaksi ääntenlaskijaa
- Todetaan kokouksen laillisuus ja päätösvaltaisuus
- Esitetään tilinpäätös, hallituksen toimintakertomus ja toiminnantarkastajien lausunto
- Päätetään tilinpäätöksen vahvistamisesta ja vastuuvapauden myöntämisestä hallitukselle ja muille tilivelvolli¬sille
- Esitetään toimintasuunnitelma ja talousarvio
- Päätetään jäsenmaksun ja kannatusjäsenmaksun suuruus
- Valitaan hallituksen puheenjohtaja, päätetään hallituksen muiden jäsenten lukumäärä 5§:n rajoissa ja valitaan jäsenet hallituksen erovuoroisten jäsenten tilalle, sekä kaksi toiminnantarkastajaa ja kaksi varatoiminnantarkastajaa seuraavalle toimikaudelle
- Käsitellään muut kokouskutsussa esitetyt asiat.
- Käsitellään muut hallituksen tietoon tuodut asiat, ottaen huomioon yhdistyslain 24§:n säännökset.
12 § SÄÄNTÖJEN MUUTTAMINEN
Yhdistyksen sääntöjen muuttamisesta päättää yhdistyksen kokous. Sääntöjen muuttamisesta on mainittava kokouskutsussa. Sääntöjen muuttaminen edellyttää, että vähintään 2/3 kokouksessa annetuista äänistä kannattaa muutosta.
13 § VARAINHANKINTA
Yhdistys perii jäseniltään jäsenmaksua lukuun ottamatta kunniajäseniä. Lisäksi yhdistys ottaa vastaan avustuksia ja lahjoituksia. Yhdistys voi järjestää asianmukaisen luvan saatuaan myyjäisiä, arpajaisia ja rahankeräyksiä sekä maksullisia huvitilaisuuksia.
14 § YHDISTYKSEN PURKAMINEN
Yhdistys voidaan purkaa, jos purkamisesta on mainittu yhdistyksen kokouksen kokouskutsussa, ja jos sitä kannattaa vähintään kolme neljäsosaa (¾) kokouksessa annetuista äänistä. Siinä kokouksessa, jossa yhdistyksen purkamisesta päätetään, on myös päätettävä yhdistyksen varojen käyttämisestä sellaiseen toimintaan, joka mahdollisimman hyvin täyttää toisen pykälän tarkoitus- ja toimintaohjeen. Yhdistyksen tullessa lakkautetuksi käytetään varat sääntöjen 2§:n mukaiseen tarkoitukseen.
Yhdistyksen edut
Mitä yhdistys tarjoaa jäsenilleen?
Yhdistys
- järjestää jäsenilleen valtakunnallisen tapahtuman kerran vuodessa. Tapahtumissa saa tietoa HAE-taudista, saa vertaistukea ja virkistyy HAE-henkisten ihmisten keskellä.
- tiedottaa HAE-taudista ja sen hoidosta sekä yhdistyksen toiminnasta: kotisivut suomenhae-yhdistys.allergia.fi, Facebook-ryhmä: Suomen HAE-yhdistys ja yhdistyksen jäsenten jäsenrekisterin sähköpostilista.
- järjestää keskustelutilaisuuksia, sopeutumisvalmennuskursseja ja virkistymistilaisuuksia yhteistyökumppaniensa kanssa
- laatii kannanottoja HAE-potilaan asemaan ja oikeuksiin liittyvissä asioissa
- järjestää yhteistyökumppaneiden kanssa erilaisia koulutustilaisuuksia ja on esillä medioissa, jotta terveydenhuollon ammattilaiset ja muut HAE-taudin kanssa tekemisissä olevat saavat tietoa HAE- taudista ja yhdistyksestä.
Miksi kannattaa olla HAE-yhdistyksen jäsen
Yhdistyksemme jäsen kannattaa olla monesta syystä.
- Yhdistys tarjoaa vertaistukea. Vertaistuki on kokemusten jakoa toisen samassa tilanteessa olevan kanssa. Koska HAE-tauti on harvinainen sairaus, on vaikea löytää toisia HAE-tautia sairastavia oman suvun ulkopuolelta. Yhdistyksen parissa monet löytävät elinikäisiä ystäviä. Yhdistyksen tapahtumissa olleet kertovat, että tapahtumissa huomaa, että ei ole yksin ja muillakin on samanlaisia oireita. Ei tunnu enää siltä, että olisi kuvitellut oireet, ei ole outolintu. Voi puhua muille ilman, että tarvitsee selittää alusta asti mikä on HAE-tauti ja muut ymmärtävät mitä olet joutunut käymään läpi, koska ovat itsekin kohdanneet saman. HAE-tautia sairastavien läheisetkin saavat toisiltaan vertaistukea ja ovat kokeneet yhdistyksen tärkeäksi. Monen HAE-tautia sairastavan puoliso on yhdistyksen jäsen. Yhdistyksen tapahtuma on paikka missä uskaltaa aukaista suunsa, muut varmasti ymmärtävät.
- Saat viimeisimmät tiedot HAE-taudista ja sen hoidosta, sillä yhdistyksen tapahtumissa käy monen eri alan asiantuntijoita puhumassa. Saat sellaista tietoa, jota et helposti kirjoista löydä, eikä lääkärin vastaanotolla saa.
- voit osallistua harvinaisten sairauksien yhdistysten, ihosairauksien yhdistysten sekä eri maiden HAE-yhdistysten yhteistyöhön (kansainvälinen HAE-yhdistys HAE International HAEi)
- olet mukana HAE-tautia sairastavien ja heidän läheistensä etujen ajamisessa, tuet muita, olet mukana vaikuttamistoiminnassa
- saat mahdollisuuden olla mukana yhdistystoiminnassa ja saat halutessasi kokemusta yhdistyksen hallituksessa toimimisesta. Yhdistyskokemus on nykyään valtti työnhaussa ja opiskelemaan haettaessa. Aktiivina olo on palkatonta vapaaehtoistyötä, et tee sitä vain itsesi, vaan muidenkin vuoksi.
- olet Iholiiton jäsen ja saat Iholiiton lehden IhonAika. Iholiiton jäsenillä on mahdollisuus osallistua laajaan Iholiiton toimintaan, muun muassa erilaisiin kuntoutuskursseihin. Voit saada alennuksia. Lisää tietoa on osoitteessa www.iholiitto.fi.
- yhdistyksellä on omat kotisivut Internetissä osoitteessa
https://suomenhae-yhdistys.allergia.fi/. Kotisivulla on tietoa HAE-taudista ja sen hoidosta ja yhdistyksen toiminnasta. Kotisivun kautta voit liittyä yhdistykseen ja saat yhteyden muihin HAE-tautia sairastaviin ja heidän perheisiinsä. Sivustolle ollaan suunniteltu erillistä osiota yhdistyksen jäsenille, mm. keskustelupalsta. Keskustella voi puheenjohtajan ylläpitämällä sähköpostilistallakin, listalle pääsevät vain jäsenet.
Et ole yksin
HAE-tautia sairastavalla on yleensä kohtalotoveri tai –tovereita lähisuvussa. Aina ei perheen sisälläkään ole haluttu taudin olemassaoloa tunnustaa, erityisesti vanhempi sukupolvi on voinut olla puhumatta siitä. Nykyään aihe ei enää liene tabu läheisten kesken.
Suhteessa muuhun ympäristöön, HAE-tautia sairastava jää usein yksin. Tuntematon tauti, joka saattaa muuttaa kohtaustilanteissa ulkonäköä dramaattisesti, voi pelottaa taudista tietämätöntä.
Suomessa on toiminut vuodesta 2008 potilasjärjestö, joka toimii aktiivisesti HAE-tautia sairastavien hyväksi. Yhdistys järjestää vuosikokouksen lisäksi myös vertaistukitapaamisia eri puolilla Suomea.
Lisätietoja:
https://www.allergia.fi/iho/harvinaiset-ihosairaudet/hereditaarinen-angioodeema-hae/#55784c46
HAE ja matkustaminen
Koska matkustettaessa kohdemaan hoitotaso ei välttämättä ole tiedossa, on suositeltavaa pitää riittävästi lääkettä mukana. Kannattaa myös tutustua matkailijan terveysoppaaseen (www.thl.fi).
Mikäli valmistepakkauksessa on myös neuloja, on hyvä pyytää kirjallinen (englannin kielinen) todistus neulojen tarpeesta. Todistus on vapaamuotoinen, malli löytyy esimerkiksi:
https://www.terveyskirjasto.fi/terveyskirjasto/ktl.mat?p_artikkeli=mat00073
Lisäksi on suositeltavaa, että lääkäri antaa päivätyn, vapaamuotoisen, englanninkielisen listauksen henkilön sairauksista ja lääkkeistä omalla allekirjoituksellaan ja leimallaan varustettuna.
Lisätietoja lääkkeiden kuljettaminen voi pyytää Finavialta, Ulkoministeriöstä tai Yliopiston Apteekin Lääkeneuvonnasta (puh. 0300 20200)
Perinnöllisyysneuvonta
Perinnöllisiin sairauksiin liittyvissä kysymyksissä voivat neuvoa antaa
- yliopistosairaaloitten perinnöllisyyspoliklinikan tai kliinisen genetiikan yksiköt, joihin tarvitaan lääkärin lähete. Erityistapauksissa asiakas voi itse ottaa yhteyttä kyseiseen yksikköön.
- Norio-keskus
http://www.norio-keskus.fi/fi/perinnollisyys/ - Folkhälsan
http://www.folkhalsan.fi/startsida/Var-verksamhet/Vard-och-rehabilitering/Genetiska-kliniken/
Minun tarinani
Tiivistelmä kahdesta kovasti erilaisesta elämänvaiheesta
Ikä: 71-vuotta, 37-vuotta diagnoosista
Elämäni ratkaisevin hetki oli, kun tapasin työni puitteissa paikallisen verojohtajan. Kyselin häneltä mahdollisuutta saada jonkinlaista verohuojennusta. Hän neuvoi tuomaan todistuksen, että sairauteni on krooninen ja aiheuttaa paljon ansionmenetystä.
Niinpä hakeuduin lääkärille saadakseni verotusta varten kyseisestä sairaudesta todistuksen. Sairauskertomukseni herätti paikallisen keskussairaalan ylilääkärin huomion, ja kiinnostuksen erilaisiin sairauksiin, joita oli vuosien varrella kerääntynyt mappiini.
Tiedä häntä olisinko tässä enää edes näitä asioita kirjoittelemassa. Lapsesta asti erilaisia vatsavaivoja ja oksennuskohtauksia. Murkkuiässä alkoivat turvotukset eripuolilla kehoa.
Ihon kirjavuutta ja toistuvia päänsärkyjä. Useasti myös erittäin voimakasta väsymystä, ennen näkyvien oireiden alkamista.
Se mikä asiassa oli hyvää oli, että minulla ainakin kohtausten tuleminen oli hyvin säännöllistä. Menonsa ja tekemiset pystyi melko hyvin ajoittamaan kohtausten aikataulun mukaan. Jos oli jotain menoja ne piti vaan ajoittaa heti kohtauksen loputtua. Hyvin yksinkertainen kalenteri käytössä.
Vuosia kohtausten väli oli noin kuukausi. Ajan myötä välit lyhenivät ja lopulta olinkin joka viikko pari-kolmepäivää kipeä. Erilaisia tutkimuksia tehtiin vuosien varrella, erilaisista oireista johtuen. Omat johtopäätökseni olivat jo melko varhain, että kaikki oireet ovat jotenkin johonkin suurempaan sairauteen kuuluvia. Lääkäreiden mielestä asia ei voinut olla niin.
Väitin myös sairauttani perinnölliseksi. Perusteluna oli, että ainakin tietojeni mukaan suvussani on useampia saman tyyppisiä tapauksia ainakin kolmen sukupolven ajalta.
Jälleen kaikki tietävä viisaus kumosi tosiasiat. Lopputulema olikin, että olin kuvitellut useimmat oireet. Syy kuulemma korvien välissä. Usein käytetty sanonta, kun lääkäriltä loppuu tieto.
Noin 30-vuotta ennätin sairastella , kunnes oireiden aiheuttaja saatiin selville. HANE nykyisin HAE, yksilöimätön. Tokihan se oli helpotus, kun sairaudelle lopultakin löytyi nimi.
Diagnoosivaihe, tiedon käsittely, tulevaisuus
Diagnoosin yhteydessä tuli jo sellainen tietoisku, ettei oikeastaan paljon uutta olekaan sen jälkeen tullut. Ensitapaamisella jo diagnoosin tehnyt tutkija selvitti kuinka vakavasta asiasta on kyse. Jatkossa hoitava ylilääkäri kyllä keskusteli lisää asiasta. Rehellisesti sanottuna aloin jo suunnitella uutta elämää.
Ennen diagnoosia olin jo ikään kuin luovuttanut. Olin joutunut luopumaan varsinaisesta palkkatyöstäni. Tein satunnaisia keikkoja omaan laskuun niinä päivinä, kun vielä satuin olemaan työkykyinen. Epäilin etten jaksa enää nähdä 40-vuotisikää. Sairastaminen vei voimia siihen malliin.
Herää kysymys,pelkäsinkö? Miksi olisin enää pelännyt. Enhän ollut pelännyt aiemminkaan. Muutaman tukehtumisuhan kokeneena ,ei enää voinut tosiasioita pelätä.
Mistä sain tietoa?
Kaikki tieto oli siinä mitä sain lukea Kyllikki Ohelan kirjan sivuilta. Hän oli myös se henkilö, jonka luo sain lähetteen lääkäriltä, jolta hain apua verovähennystodistukseen.
Vuosien ajan pidin jonkinlaist kirjaa mielessäni tapahtumista, syömisistä ja erilaisista tuntemuksista. Asioita yhdistelemällä olin tullut tiettyihin johtopäätöksiin, miten sain hallittua turvotusten tulemista ja ainakin niiden minimoimista. Mm. alkoholin vaikutuksen kohtausten tulemiseen pystyin toteamaan melko varhain. Muutama nielun turpoaminen parinkolmen päivän päästä alkoholin nauttimisesta aiheutti ongelmia. Pienetkin alkoholimäärät aiheuttivat myös pahoja krapuloita. Jättämällä kyseisen aineen käytön, sain rajattua kaulan seudun turvotukset lähes kokonaan pois.
Kokemukset hoidoista,lääkityksistä ja seurannasta
Heti diagnoosin saatuani Ohela määräsi jonkun lääkkeen, jota en nyt juuri tällä hetkellä muista. Tunnehan oli aivan uskomaton, kun ensimmäinen viikko oli mennyt, en tullut sairaaksi .Meni toinen ja kolmas viikko. Aloin uskoa, että ihme oli tapahtunut. Olin saanut uskoa tulevaan parempaan elämään.
Ensi alkuun otettiin verikokeita Hanen varmistamiseksi. Diagnoosihan alun alkaen tehtiin Ohelan kanssa käymäni keskustelun ja senttiä paksun kyselyvihkosen täytöllä. Lääkityskin aloitettiin ihan siltä pohjalta. Tietenkin jouduin myös kertomaan omia kokemuksia ja tuntemuksia, joita ei välttämättä kaavakkeissa edes ollut. Lääkkeet eivät sinällään olleet ihan sopivia,vatsakipuja tuntui olevan. Tosin erilaisia kuin ennen.
Nyt, kun sairaus oli varmistettu verikokeilla, lääkefirma oli jättänyt viestin hoitavalle lääkärille. Haluaisinko aloittaa heidän jonkun uuden lääkkeen testauksen. Olisi kuulemma 5 vuoden sitoumus tehtävään. Keskusteltuani lääkärini kanssa, tulin siihen tulokseen, että voisin kyllä lähteä mukaan. Siitä alkoikin sitten ensin viikon välein verikokeidenotto, vähitellen näytteiden otot harvenivat.
Jossain vaiheessa lääkkeenotto lopetettiin kokonaan 3 kuukaudeksi. Ajatuksena oli, että elimistö olisi ehkä alkanut tuottaa niitä puuttuvia aineita, joita söin. Oireet tulivat melko välittömästi takaisin. Houkutus oli suuri ottaa lääkkeitä, kun tiesi niillä oireiden poistuvan, en tietenkään ottanut. Kolmen kuukauden jälkeen aloitin uudelleen lääkkeiden syönnin.
Alussa ihmettelin kummallista puristavaa tunnetta päässäni. Olin kertonut siitä melko pian tutkimuksen alussa, koska epäilin jonkinlaista yliannostusta. Ei kuulemma aiheutunut lääkkeestä. Lopettaessani lääkkeen käytön päänsärky myös lakkasi. Kerroin siitä, edelleen epäilivät asiayhteyttä.
Aloittaessani uudelleen lääkkeiden syönnin 2kpl päivässä pään kivistys palautui. Päätimme vähentää annosta, otin joka toinen vuorokausi 2kpl ja toisena 1kpl ja päänsärky lakkasi.
Myöhemmin kokeilun aikana annostusta pidettiinkin saman suuruisena.
5 vuoden jakson umpeuduttua jäin sitten ns.jälkitarkkailuun, kävin 3kk välein verikokeissa.
Olin päässyt ns. terveen kirjoihin. Melko pian kuitenkin minua alettiin houkutella taas jonkun uuden lääkkeen koekaniiniksi. Olin ollut kuulemma niin hyvä vaste heidän ensimmäisessä testissään. Lääkärini kanssa keskusteltaessa hän tyrmäsi ajatuksen tuoreeltaan. Hän sanoi, että olet saanut täsmälääkkeen, älä lähde enää mukaan. Olin samaa mieltä.
Jotain jäi alussa verikokeissa huomioimatta. 40 -vuotta täytettyäni sain rytmihäiriön. Siinä yhteydessä todettiin kolesteroliarvoni erittäin korkeiksi. Ne oli jäänyt alussa mittaamatta, jotenka ei voinut varmuudella sanoa onko lääkkeillä syy-yhteys niihin. Vuoden yritimme niitä hoitaa lääkityksellä laihoin menestyksin. Kyllä ne laskivat, mutta samalla lääkkeen vaikutus lakkasi. Jouduimme lopettamaan kolesterolilääkityksen. Teimme ruokavaliosuunnitelman, jolla saimme paremman tuloksen.
Isompia ongelmia en ole kokenut haittavaikutuksina. Jossain vaiheessa maksasta tosin löytyi kystia, niiden kasvua seurailtu, on kuulemma aika yleistä nykyaikana. Ei välttämättä aiheuta ongelmia. Muutaman vuoden välein on ultrattu. Mitä vähemmän tietoa sen vähemmän tuskaa.
Sairauden perinnöllisyyttähän olinkin epäillyt tai paremminkin jo tiennyt sen ennen diagnoosia. Asiasta jakelin sukulaisilleni tietoa jo heti alun alkaen. Nykyisin siltä osin homma on hanskassa. Nämä vuodet, jotka olen viettänyt lääketehtaan kokeilun jälkeen voin sanoa, että asiat ovat hyvin.
Sovimme aikanaan lääkärini kanssa, että itse parhaiten tiedän minkä verran minun tarvitsee lääkettä käyttää. Joskus olen kokeillut ottaa joka toinen päivä, mutta oireet alkavat ilmaantua pikkuhiljaa. Muutenhan minulla ei ole mitään erityisiä kontrolleja.
Sopeutuminen
Sopeutumisvaihe oli jo lapsena kouluaikaan. Samoin ammatinvalinta oli myös otettava huomioon. Matkustella ei voinut esim. ulkomaille. Nyt lääkkeiden avulla kaikki esteet normaalin elämän suhteen ovat poistuneet.
Ympäristön tuki ja vertaistuki
Ensimmäisen kerran olin rehellinen terveyteni suhteen hakiessani toiseen työpaikkaan ammattikoulun jälkeen. Ensimmäisessä työpaikassa sain huomautuksen paljoista poissaoloista, joita ei vielä siihen aikaan ollut edes paljon. Vaihtaessani uuteen työpaikkaan kerroin sairaudestani. Keskustelin asiasta työnantajani kanssa ja sovimme, ettei niiltä päiviltä tarvitse maksaa palkkaa, sopimus oli ihan ok. Työnantaja halusi tietää mikä sairaus on. Sanoin sen olevan kummallinen sairaus. Kerroin mitä oireita on ja niillä on vaan tultava toimeen ja tultiin. Työkaverit joskus ihmettelivät, kun oksentelin työmaalla tai makailin välillä melkoisissa tuskissa. Joskus joku pomo saattoi kysyä onkos miehellä krapula. Asia kyllä selvisi, kun henkäisin päin naamaa. Minut tunnettiin työkavereiden keskuudessa sairastelevana miehenä. Sukulaiset kyllä olivat tietoisia sairaudesta.
Jossain vaiheessa sairaus alkoi ottaa myös hermon päälle. Alkoi tulla yhteenottoja pomojen kanssa. Katsoin paremmaksi ottaa vaan lopputilin ja katsoa miten pitkään jaksaa. Raskastahan se oli varmaan lähiomaisille. Joutuivat näkemään joskus hyvinkin huonokuntoisen ihmisen. Vaimoni sanoikin joskus, että jos hän olisi ymmärtänyt heti alussa mistä on kyse, ei hän olisi lähtenyt kanssani katsomaan tulevaisuutta. Kyllä hän alusta asti tiesi, että sairastan. Sitä oli vaan niin harvoin, että se ei häntä haitannut. Äitini kyllä varoitti häntä, että saattaa tulla vaikeaa olemaan, hän puhui kokemuksesta, olihan hän nähnyt isäni ja minut samoina päivinä hyvinkin kipeinä.
55-vuotta tässä on nyt yhdessä vaimon kanssa menty. On saatu enemmän nauttia hyvistä asioista kuin huonoista. Omalta osaltani kaikki on hyvin, olen saanut elää nämä 38-vuotta hyvää elämää. Voi olla, etten edes osaisi sitä arvostaa, ellen olisi joutunut kokemaan alkuvuosien aikoja.
Tietoa on nyt paljon enemmän kuin mitä ennen tiedettiin. Nythän sairaudesta on riittävästi tietoa, kun vain se saadaan jotenkin pidettyä esillä. Varsinkin yhdistyksen kotisivut ovat todella hyvä tietolähde. Aiemmin käytin tiedon levitykseen Ohelan antamia kirjasia. Niitä taitaa saada edelleenkin tilattua kirjakaupoista. Tosin uudempaa tietoa on jo nykyisin saatavilla.
Itse pyrin aina ottamaan asian esille, kun käyn jossain lääkärissä. Olen huomannut, että tänäkin päivänä useimmat lääkärit eivät ole edes kuulleet sairaudesta.
Nykyinen elämänvaihe
Lääkityksen saatuani aloin todella tehdä asioita, joista olin vain haaveillut. Sanoisin, että minusta tuli työnarkomaani. Jäätyäni omiin hommiini pakon sanelemana aukesi uusi sellainen elämänvaihe, jota tuskin edes olisin terveenä uskaltanut lähteä kokeilemaan. 90- luvun lama palautti minut maanpinnalle. Loppuunpalaminen ja siitä toipuminen vei yli 4-vuotta. Lopullisesti pääsin nauttimaan elämästäni jouduttuani jäämään tapaturmaeläkkeelle.
Sanoisin niin, että vietän ja olen viettänyt jo 16-vuotta eläkepäiviä. En HAE:n takia vaan tapaturman. Joutuessani eläkkeelle ensin tuntui epäreilulta saada palkkaa makaamalla kotona, kaikkeen tottuu. Varmaan sairaus aikoinaan pyrki tekemään nöyräksi.
Toisaalta olemalla rehellinen ja tekemällä asian julkiseksi saa joko ymmärtämystä tai ei. Ei se ole ainakaan kiinni siitä, ettei tietyissä tilanteissa ainakin voi itse vedota siihen. Itselle en toivo mitään, toivon sen sijaan, että myös toiset sairastavat saisivat nauttia diagnoosin saatuaan yhtä hyvästä elämästä.
Harrastuksia on tullut vapaa-ajan myötä ihan riittämiin. Nautin esim. kesällä vesilläolosta, kalastuksesta ja melonnasta,, syksyisin marjastan ja sienestän, talvella pelaa eläkeläislentopalloa, ,touhuilen koirien kannsa, matkustelen ja nautin kulttuurista. Eipähän noita asioita edes joutanut työelämässä juurikaan harrastamaan. Osaltani elämä alkaa olla historiaa, enemmän ollaan muisteloiässä .Kokonaisuutena sairaus on ollut sellainen voimavara, joka on laittanut todella yrittämään.
Yksi merkittävä tekijä elämässäni on ollut säilyttää positiivinen elämänasenne. Olenkin sanonut , ei niin pientä ikävää asiaa, etteikö siitä voi löytyä jotain hyvääkin. Jokainen tietysti kokee sairautensa omalla tavallaan. Itse olen ollut siinä suhteessa onnekas, että olen saanut nauttia myös elämän paremmista puolista.
Viimeaikoina on ollut tuon verenpaineen kanssa ongelmia. Nyt, syötyäni toista vuotta verenpainelääkkeitä sama ilmiö toistui kuin aikoinaan kolesteroli lääkkeilläkin, hae-lääkkeen vaikutus alkoi hiipua. Vähensin annostuksen kokeilumielessä puoleen, nyt näyttää hae-lääkkeen teho riittävän. Semmoista tasapainoiluahan tämä on.
Kaikkea hyvää teille kohtalotoverit. Emme ole itse valinneet sitä, mistä olemme joutuneet kärsimään. Nauttikaamme kuitenkin siitäkin vähästä, josta voimme vielä nauttia.
Terveisin , Mauri Pesonen
Savonlinna